特色医疗
让生命之花继续在草原绽放
9月16日
12:49,满洲里市第一医院外二科杨文国主任收到通知,一位71岁蒙古族男性危重患者正在由新巴尔虎右旗人民医院紧急转运途中。
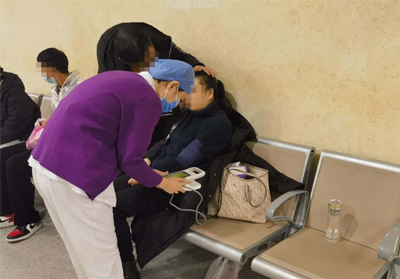
14:38,呼啸的急救车到达满洲里市第一医院。普外科易秉强副主任医师亲自现场接诊,发现患者在胆道梗阻的基础上继发肝功能损害、急性肾功能衰竭、脓毒症休克、多器官功能衰竭,病情危重,必须立即手术治疗。易大夫向家属交待病情,指出重症胆 管炎的治疗原则就是“边抗感染抗休克边积极准备手术,解除胆道梗阻”。此时焦急的家属却犹豫了,病人目前这么重,是不是手术的风险太大了?易大夫顶着巨大的压力,一边向巴根副院长请示汇报;一边反复向家属交待手术是挽救患者的唯一方式,终于感动了家属。
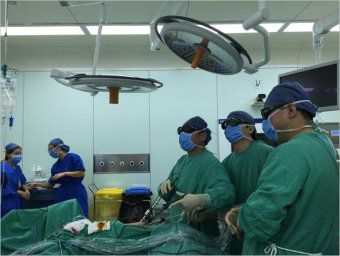
15:29,经过快速的术前准备,易秉强副主任医师和该院医生联手上台,为患者施行了“胆囊切除、胆总管切开探查、T管引流术”。因为患者凝血功能障碍,术中手术野广泛严重渗血,给手术带来极大的难度,本来一个半小时的手术却持续了接近两个半小时。患者手术获得了成功,但术中出血800ml,持续无尿,血氧难以维持。
18:15,患者术后立即被转送入ICU进行监护,忙碌了一天的易大夫终于能吃上一口饭。当得知患者的病情后,医疗队六位专家都坐不住了,当即放下碗筷决定共同讨论参与手术后的抢救工作,达成共识在积极抗感染的同时,纠正凝血功能障碍,保护肝功能。但当务之急是维持血氧、纠正急性肾衰。有着多年ICU经验的神经内科李淑娟副主任医师立即成了抢救的核心成员,结合当地医院的实际情况,给出了一套操作性强、后来证实效果显著的抢救方案。在没有血气分析的指导下,根据患者的自主呼吸情况调整机 械通气模式,首先采取了SIMV+PSV+PEEP模式,吸纯氧情况下10分钟后患者的血氧饱和度提升到90%,但持续波动在这一水平不再提高。而且患者躁动明显,人机对抗,听诊双肺呼吸音低,湿罗音和痰鸣音。于是,我们又将机械通气模式转为CPAP,并提高 PEEP水平,患者呼吸及血氧水平逐渐稳定。患者急性肾功能衰竭,同时存在弥漫性血管内凝血(DIC ),血液透析存在很大风险,而且不具备床旁血滤的条件。李大夫提出可以试用利尿合剂持续泵入的方法,一般72小时之内见效,既可以规避血透风险,又可以 达到利尿保护肾功能的效果。
23:15,患者术后5小时尿量40ml,李大夫和当地杨传江医生一直坚守在患者床边。根据躁动情况酌情上调了镇静药物的剂量,根据血氧情况下调了呼吸机的氧流量,根据尿量增大了利尿合剂的剂量减慢了输液速度。患者生命体征趋于稳定。
9月17日
5:18,患者突然出现心房纤颤,心室率最快180次/分,熟睡中的杨中甦大夫被电话吵醒。认真地杨大夫坚持到床边查看病人后,结合患者心功能提出给予可达龙持续静脉泵入,并坚持在床边监测血压等生命体征的变化。患者术后11小时,利尿合剂泵入速度 10ml/h,尿量200ml。
17:18,患者术后24小时,尿量700ml,伤口渗液80ml,生命体征稳定。肝肾功能没有进行性恶化,钠、钾等电解质维持在正常水平。
9月18日
8:18,易大夫周日一大早就来察看患者伤口情况,李大夫睁开眼睛第一件事就是打电话询问患者的生命体征,24小时尿量。患者病情稳定,24小时尿量1300ml,下调利尿合剂剂量,肝肾功能逐渐好转。自主呼吸良好,下调呼吸机参数。
9月19日
8:18,经过周末两天的抢救,患者病情好转,神志清楚,24小时尿量3200ml,停用利尿合剂,监测肾功能及水电解质平衡好转。自主呼吸良好,停用呼吸机,拔除气管插管。继续抗感染,补充血浆、白蛋白,保护肝肾功能,加强营养支持。患者生命体征稳定,一般情况好转,转出重症监护病房。
10月8日
15:20,今天是国庆长假后上班第一天,易秉强大夫和李淑娟大夫的手机响了,小杨大夫第一句话是:老师,您别紧张,是患者已经完全康复,明天要出院了,家属为了表示感谢要亲自给您们送锦旗!
(李淑娟 易秉强 摄影 王秋羲)
上一篇: 那一夜 抢救患者家属
下一篇: 千里外的微笑 意料中的惊喜







 京公网安备11010502033042
京公网安备11010502033042